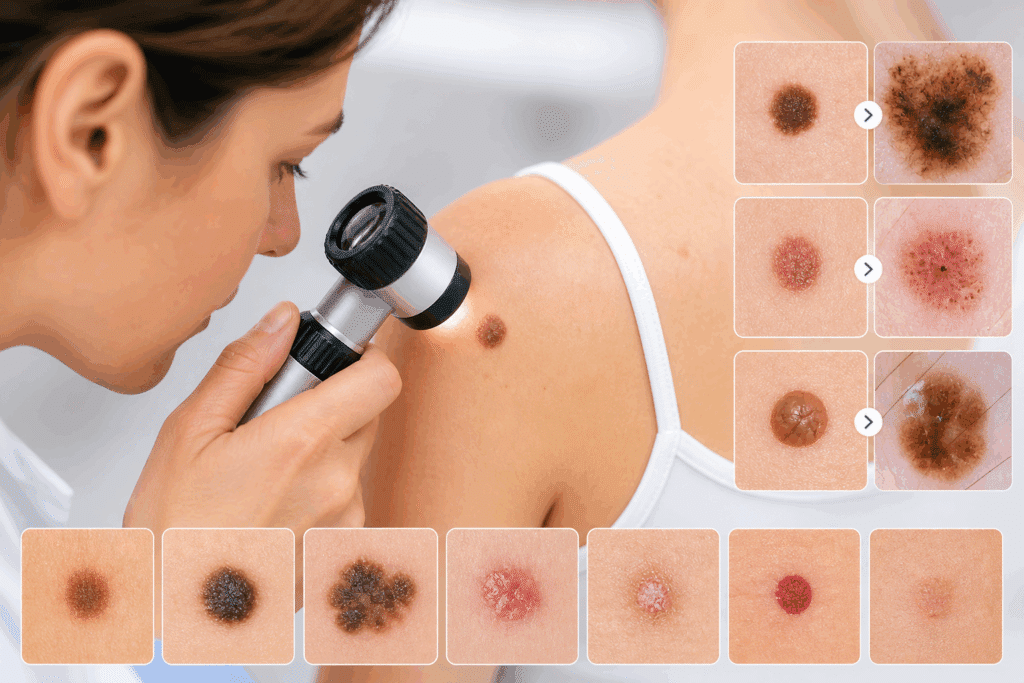
Chaque patient est, un jour ou l’autre, confronté à un problème de peau : impétigo, varicelle, acné, psoriasis… et parfois un grain de beauté qui interroge.
Si la plupart des lésions sont bénignes, certaines doivent être repérées tôt, notamment lorsqu’elles peuvent évoquer un cancer cutané.
Dans un contexte d’accès difficile aux dermatologues, le tri dermatologique se fait de plus en plus en cabinet de médecine générale.
Et ce tri, vous le faites déjà, tous les jours.
Pour replacer cette démarche dans une approche plus globale, consultez notre guide dermatologie MG.
La dermatoscopie ne remplace pas l’examen clinique, mais elle permet d’affiner l’analyse des lésions cutanées, de mieux documenter les situations douteuses et d’orienter plus sereinement.
Vous voyez des lésions cutanées tous les jours… mais êtes-vous à l’aise pour décider de l’orientation ? |
Ce guide propose une méthode simple pour intégrer la dermatoscopie dans votre pratique, améliorer votre diagnostic et fiabiliser vos décisions — sans allonger le temps médical.
Pourquoi la dermatoscopie est devenue un outil clé en médecine générale ?
En France, plus de 150 000 cancers cutanés sont diagnostiqués chaque année, dont près de 18 000 mélanomes.
Leur pronostic dépend directement de la précocité du diagnostic.
Dans un contexte de pénurie de dermatologues en France, le tri des lésions cutanées se fait désormais en grande partie en cabinet de médecine générale.
C’est donc vers vous, médecins généralistes, que les patients se dirigent pour faire examiner leur problème de peau aujourd’hui.
Et une question revient sans cesse : dois-je surveiller, rassurer ou adresser ?
Une décision pas toujours simple à prendre quand on connaît l’enjeu du repérage précoce.
Heureusement, un outil peut vous aider à y voir plus clair : la dermatoscopie.
Elle permet d’analyser la lésion, d’accélérer l’orientation de celles qui semblent suspectes et de rendre la surveillance des autres plus fiable.
Pourquoi intégrer la dermatoscopie ?
|
Qu’est-ce que la dermatoscopie et comment fonctionne-t-elle ?
La dermatoscopie est un examen non invasif qui permet d’examiner plus finement la peau.
Elle se fait à l’aide d’un dermatoscope (ou dermoscope). Composé d’une lentille grossissante (x10) et d’une lumière, polarisée ou non, il permet :
- d’observer les différentes structures de la peau, y compris celles invisibles à l’œil nu,
- d’aider à différencier une lésion bénigne d’une lésion maligne (comme le mélanome),
- et de limiter les exérèses inutiles.
Le dermatoscope permet notamment d’examiner :
- Les structures pigmentaires : réseau, globules, points, voile bleu-blanc.
- La vascularisation : type et répartition des vaisseaux (en virgule, en point, en épingle à cheveux).
- L’architecture de la lésion : zones de régression, asymétrie, dépigmentation, zones kératosiques…
La dermatoscopie complète l’examen clinique, sans le remplacer.
À retenir :
|
Indications de la dermatoscopie en médecine générale
La dermatoscopie est utile dans les situations suivantes :
- Toute lésion pigmentée atypique, asymétrique, multicolore ou à bords irréguliers.
- Surveillance des nævi chez un patient à risque (phototype clair, antécédents familiaux ou personnels de mélanome, nombreux nævi).
- Lésions non pigmentées suspectes : carcinome basocellulaire, kératose actinique, lésion vasculaire atypique.
- Examen cutané global en consultation dédiée (patient à risque, suivi post-mélanome, etc.).
À l’inverse, elle présente peu d’intérêt pour les lésions d’allure bénigne typique (verrues planes, molluscum, angiomes rubis typiques), et ne dispense jamais d’une biopsie/exérèse lorsque le doute persiste.
Indication de la dermatoscopie :
|
Comment utiliser la dermatoscopie en consultation : méthode simple en 3 étapes
L’utilisation de la dermatoscopie en cabinet repose sur une approche simple en 3 temps :
- Observer : examiner la lésion et apprécier sa taille, ses couleurs et ses contours.
- Analyser : s’appuyer sur les repères d’alerte (ABCDE, checklist des 7 points).
- Décider : surveillance, téléexpertise/avis spécialisé ou orientation.
En pratique, l’examen dermatoscopique dure généralement moins de deux minutes.
Tableau récapitulatif
Observer | Analyser | Décider |
Taille, couleur, contours | Appliquer ABCDE ou méthode des 7 points | Bénin → surveillance |
Symétrie, homogénéité | Rechercher des signes d’alerte | Doute → téléexpertise / avis spécialisé |
Vascularisation visible | Comparer aux critères de référence | Suspicion → orientation spécialisée rapide |
À retenir :
- Méthode simple et rapide
- Décision en trois étapes
- Compatible avec le temps de consultation.
Pour gagner en méthode, il peut être utile de s’entraîner avec des cas cliniques dermatologiques.
Algorithmes simples pour interpréter une lésion
la règle ABCDE
La règle ABCDE est la plus utilisée en première intention pour repérer une lésion suspecte :
- A — Asymétrie : la lésion est-elle symétrique selon un ou deux axes ?
- B — Bords : les contours sont-ils nets et réguliers, ou au contraire flous, découpés, irréguliers ?
- C — Couleurs : combien y a-t-il de couleurs différentes ? Plus il y a de couleurs, plus la vigilance doit être renforcée.
- D — Diamètre : les mélanomes sont souvent un diamètre supérieur à 6 mm, mais certains peuvent être plus petits. Un diamètre important ou qui augmente justifie une orientation.
- E — Évolution : la lésion a-t-elle évolué récemment ? Toute modification rapide et récente (taille, couleur, relief, saignement, prurit) doit alerter.
L’objectif de la règle n’est pas tant d’imposer un seuil unique que d’attirer l’attention sur une lésion différente des autres et/ou qui change.
La méthode des 7 points (checklist d’Argenziano)
Sept points de contrôle aident à hiérarchiser le risque et orienter la décision.
Critères | Caractéristiques des lésions | Points |
Critères majeurs | Changement de taille Forme irrégulière Couleur irrégulière | 2 points chacun |
Critères mineurs | Diamètre maximal de 7 mm ou plus Inflammation Suintement ou croûtes Changement de sensation (douleur, prurit, gêne inhabituelle) | 1 point chacun |
Lecture du score :
Score ≥ 3 = orientation spécialisée rapide (suspicion de mélanome).
Score de 1 à 2 = surveillance rapprochée, clinique et/ou dermatoscopique documentée.
Les signes d’alerte à ne pas manquer :
|
À retenir :
- Outil pour guider l’analyse.
- Repérage des signes d’alerte.
- Aide à la décision en consultation, sans se substituer au jugement clinique.
Ces repères sont particulièrement utiles dans le dépistage du mélanome.
Intégrer la dermatoscopie en pratique : matériel, organisation et formation
La dermatoscopie s’utilise facilement pour l’évaluation des lésions cutanées courantes. Elle trouve donc naturellement sa place en médecine générale.
Quel dermatoscope utiliser ?
On distingue deux principaux types de dermatoscopes :
- À lumière polarisée : rapide d’utilisation, adapté à la pratique de médecine générale, pas de gel nécessaire.
- À immersion : plus précis dans certains cas, nécessite une solution de contact (gel ou alcool).
Le choix dépendra de votre pratique, de votre budget et de la possibilité ou non d’y associer un smartphone et/ou un espace de stockage.
Comment l’intégrer à vos consultations ?
Le dermatoscope permet :
- d’inspecter la lésion,
- de la photographier,
- de la suivre dans le temps (comparaison à distance).
Astuce : le dermatoscope doit être accessible. Gardez-le à portée de mains, pour penser à l’intégrer systématiquement dès qu’une lésion questionne.
Se former pour mieux utiliser le dermatoscope.
Une formation courte suffit pour acquérir les repères essentiels et gagner en confiance.
La dermatoscopie prend tout son sens dans la prise en charge des pathologies cutanées courantes en médecine générale.
À retenir :
- Matériel simple, choisi selon vos besoins et votre budget.
- Intégration rapide : 2 à 3 minutes, photos, suivi dans le temps.
- Formation utile, souvent éligible au DPC.
Cotation, télédermatologie et valorisation des actes
La téléexpertise
Elle permet de demander l’avis d’un dermatologue via une plateforme sécurisée.
Plusieurs solutions sont disponibles : plateformes nationales (type Omnidoc ou Rofim), plateformes régionales de télésanté selon les territoires.
Le délai de réponse varie généralement de 48 heures à quelques jours, selon la plateforme et le degré d’urgence.
Associée à la dermatoscopie, la téléexpertise s’intègre dans le parcours de soins :
- Le médecin généraliste évalue la lésion, la documente (photos) et transmet une demande structurée.
- Le dermatologue confirme la conduite à tenir ou propose une orientation adaptée.
- Le patient bénéficie ainsi d’un avis spécialisé plus rapide, sans déplacement systématique.
Comment se cote la téléexpertise ?
L’acte de téléexpertise dermatologique est coté selon les règles conventionnelles en vigueur.
Depuis l’Avenant 9, la cotation téléexpertise est couplée :
- RQD pour le médecin requérant (médecin généraliste) = 10 euros, limite à 4 par an, par médecin requérant, pour un même patient.
- TE2 pour le médecin requis (médecin spécialisé en dermatologie) = 23 euros, limite 4 par an, par médecin requis, pour le même patient.
La téléexpertise n’est pas cumulable avec d’autres actes ou des majorations.
Les libellés et les tarifs des actes évoluent régulièrement, vérifiez toujours les informations avant de facturer.
Quelles formalités respecter ?
- Information du patient.
- Utilisation d’un outil de transmission sécurisé.
- Demande structurée : motif, éléments cliniques utiles, question posée.
- Traçabilité de la réponse dans le dossier médical.
En résumé, la téléexpertise :
|
Les erreurs fréquentes en dermatoscopie
Les erreurs sont le plus souvent liées à l’interprétation ou à l’utilisation de l’outil.
Les principales situations à risque sont :
- la sur-interprétation
- la sous-estimation
- la mauvaise indication
- l’absence de formation
- l’absence de suivi.
De nombreux pièges dermatologiques en médecine générale peuvent conduire à des erreurs d’interprétation.
Pièges à éviter :
|
Limites de la dermatoscopie en médecine générale
La dermatoscopie présente certaines limites :
- Limites techniques : les lésions hyperkératosiques, les zones pileuses denses ou les cicatrices peuvent gêner la lecture.
- Limites d’expertise : sans formation, les erreurs diagnostiques restent possibles.
- Limites d’interprétation : certains mélanomes amélanotiques (sans pigment) restent difficiles à diagnostiquer, même avec un dermatoscope.
- Limites diagnostiques : la dermatoscopie ne remplace pas l’histologie.
La dermatoscopie donne des repères pour décider.
Elle oriente, mais ne permet pas, à elle seule, de poser un diagnostic de certitude.
Tout doute persistant justifie une exérèse avec analyse anatomopathologique.
À retenir :
- Outil utile mais non suffisant
- Confirmation nécessaire en cas de doute.
Dermatoscopie et décision clinique : surveiller, orienter ou traiter ?
La décision repose sur :
- l’examen clinique (inspection, palpation)
- l’analyse dermatoscopique
- le contexte du patient (antécédents, phototype, profil de risque, évolution).
Repères pratiques :
Surveiller | Téléexpertise | Orienter en urgence |
Lésion stable, critères bénins | Doute sur une lésion unique | Suspicion de mélanome |
Naevus connu sans évolution | Lésion atypique sans critère formel de gravité | Croissance rapide |
Suivi programmé et documenté | Avis spécialisé en quelques jours | Lésion ulcérée ou saignante, patient à risque |
La coordination avec le dermatologue reste essentielle pour les situations complexes ou atypiques.
Le médecin généraliste intervient en première ligne, dans un parcours de soins structuré.
Pourquoi la dermatoscopie reste difficile à utiliser en pratique
Les trois principaux freins sont :
- Le manque de formation initiale : peu de temps est consacré à la dermatoscopie au cours des études de médecine générale.
- L’incertitude face aux images : reconnaître un réseau atypique ou un motif suspect demande de l’entraînement.
- La contrainte de temps : une consultation dure en moyenne 15 à 20 minutes. Intégrer l’analyse des lésions demande de s’organiser.
La difficulté n’est pas tant d’avoir un dermatoscope… que de savoir quoi en faire en consultation.
C’est précisément l’objectif d’une formation en dermatoscopie.
À retenir :
- Apprentissage nécessaire
- Pratique régulière
- Organisation indispensable.
Formation en dermatoscopie : sécuriser ses décisions sans perdre de temps
Les formations DPC permettent de revoir les bases et d’acquérir rapidement les compétences essentielles.
En quelques heures ou quelques jours, elles permettent d’apprendre :
- à exercer votre œil,
- à reconnaître les éléments utiles à l’analyse d’une lésion.
Ces formations sont généralement éligibles au DPC et indemnisées.
Elles incluent :
- des rappels théoriques (règle ABCDE, méthode des 7 points…),
- des cas cliniques,
- des mises en situation pour vous apprendre à sécuriser vos décisions.
Concrètement, elles apportent :
- des repères clairs
- des décisions plus fiables
- un gain de temps sur le parcours de soins, tout en limitant les retards diagnostiques et les orientations inutiles.
À retenir :
- Formation courte
- Application immédiate
- Impact direct en consultation.
Pour passer de la théorie à la pratique, découvrez notre formation en dermatoscopie.
Conclusion
Aujourd’hui, la dermatoscopie devient un outil précieux pour sécuriser le tri dermatologique en médecine générale.
Elle ne remplace ni l’examen clinique, ni l’avis spécialisé, ni l’histologie en cas de doute. Mais elle aide à mieux analyser les lésions cutanées, documenter leur évolution et décider plus sereinement entre surveillance, téléexpertise ou orientation rapide.
Pour gagner en méthode et intégrer cet outil à votre pratique sans perdre de temps en consultation, découvrez notre formation en dermatoscopie.
Sources
INCa — Données globales d’épidémiologie des cancers.
HAS — Téléconsultation et téléexpertise : mise en œuvre.
Omniprat — Dermatoscopie pour surveillance de lésions à haut risque.
Ameli — Téléexpertise.
Omniprat — Téléexpertise.
Articles similaires :
- Dermatologie pour médecins généralistes : les 3 grands pièges à ne pas manquer au cabinet
- Dermatologie en médecine générale : guide complet pour diagnostiquer et prendre en charge
- Identification des lésions cutanées : Définition et causes
- Dermatologie pédiatrique : Guide des problèmes de peau chez l’enfant