L’essentiel en un coup d’œil :
-
Un cancer évitable encore trop meurtrier : Le cancer du col de l’utérus est le 12ème cancer féminin en France, avec plus de 3 100 cas et 1 000 décès annuels, bien qu’il soit évitable par vaccination et dépistage.
-
HPV, une infection fréquente à progression lente : 80 % des adultes sexuellement actifs contractent le HPV au cours de leur vie. Si la majorité guérit spontanément, 3 à 10 % des infections persistent et peuvent évoluer vers un cancer en 10 à 15 ans.
-
Dépistage organisé selon l’âge : Cytologie tous les 3 ans pour les femmes de 25 à 29 ans ; test HPV tous les 5 ans de 30 à 65 ans. Au-delà, arrêt du dépistage si les résultats antérieurs sont normaux.
-
Vaccination anti-HPV, complément essentiel du dépistage : Recommandée pour filles et garçons de 11 à 14 ans (rattrapage jusqu’à 19 ans, voire 26 ans chez les hommes ayant des relations sexuelles avec des hommes). Le vaccin Gardasil 9 protège contre les HPV responsables de 90 % des lésions précancéreuses.
-
Rôle clé du médecin généraliste : Sensibilisation à l’importance du dépistage et de la vaccination, réalisation des tests et orientation rapide en cas d’anomalies, accompagnement du suivi post-traitement et prévention secondaire.
Le saviez-vous ?
Le cancer du col de l’utérus, dû à une infection par le HPV, est le quatrième cancer le plus fréquent chez la femme, dans le monde.
Chaque année, on dépiste 600 000 nouveaux cas, et il provoque plus de 300 000 décès, à travers le monde.
En France, il est le 12ème cancer féminin.
Bien que son incidence et sa mortalité aient baissé de plus de 40% ces trente dernières années, 3 159 nouveaux cas ont été dépistés en 2023, et plus d’un millier de femmes en meurent encore chaque année.
Pourtant, les cancers HPV-induits, comme le cancer du col de l’utérus (CCU), mais aussi ceux de la vulve, de l’anus, du pénis ou de la sphère ORL, peuvent être prévenus grâce au dépistage associé à la vaccination préventive.
Or, la couverture vaccinale est bien en deçà des objectifs fixés par notre stratégie nationale de santé publique, tant chez les jeunes filles que chez les garçons.
Et, c’est le même constat en ce qui concerne le dépistage : beaucoup trop de femmes s’en désintéressent, soit par manque d’informations, soit qu’elles n’y ont pas accès.
En tant que médecins généralistes, vous êtes devenus l’un des piliers de cette mission de santé publique.
Alors, quel est votre rôle dans le dépistage et la prévention, et quelles sont les recommandations actuelles ?
C’est ce que nous verrons ci-après.
Comprendre le cancer du col de l’utérus :
Définition et évolution :
Le cancer du col de l’utérus est dû à une infection par le Papillomavirus Humain (HPV).
L’infection a essentiellement lieu lors des premiers rapports sexuels, avec ou sans pénétration. Le HPV est détecté chez 1 jeune femme sur 3 avant la vingtaine.
On estime que 8 adultes sexuellement actifs sur 10 seront infectés par le HPV au cours de leur vie.
Si dans 90% des cas, l’infection passe inaperçue et régresse spontanément, dans 3 à 10% des cas elle persiste et peut évoluer à bas bruit, jusqu’à la cancérisation des cellules du col, 10 à 15 ans après la contamination.
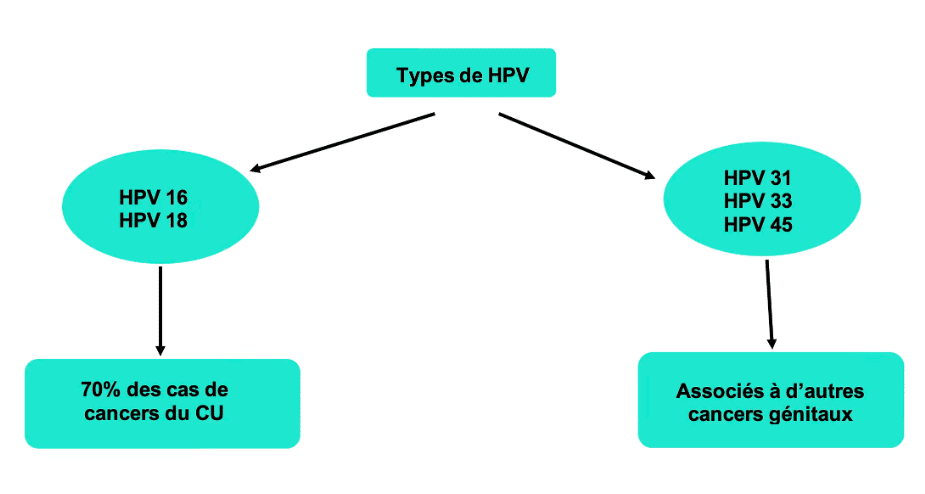
On estime à une quinzaine, le nombre de HPV à haut risque (HPV-HR) en cause dans le cancer du col de l’utérus. Toutefois, les HPV16 et HPV18 sont retrouvés dans 7 de ces cancers sur 10.
En France, le taux de survie à 5 ans est d’environ 63 %.
90 % des cas pourraient être évités grâce au dépistage et à la vaccination.
À noter qu’à l’échelle mondiale, plus d’un homme sur cinq serait porteur d’un HPV à haut risque, et que 90% des décès ont lieu dans les pays où les revenus sont faibles et où les protections, le diagnostic et les traitements sont peu ou pas accessibles.
Progression en plusieurs stades :
On recense essentiellement 3 stades :
- Les lésions précancéreuses (dysplasies).
- Le cancer in situ.
- Le cancer invasif avec extension aux tissus adjacents.
Facteurs de risque :
Les principaux facteurs de risque sont :
- Les infections HPV à hauts risques, oncogènes, responsables de la majorité des cancers du col de l’utérus.
- La précocité des rapports sexuels, qui majore l’exposition aux HPV.
- La multiplicité des partenaires, qui augmente les risques d’infections, y compris les persistantes.
- Le tabagisme, qui fragilise l’immunité locale du col de l’utérus.
- L’immunosuppression, qui réduit la clairance du HPV.
D’autres infections virales comme le VIH, augmentent les comorbidités et sont à rechercher.
HPV et cancer du col : quelle relation ?
Le papillomavirus humain (HPV)
Le papillomavirus est un virus ubiquitaire : 80 % des personnes sexuellement actives y seront exposées au moins une fois au cours de leur vie.
Il se transmet par contact cutanéo-muqueux, lors des rapports sexuels, y compris ceux sans pénétration.
Quels types de HPV sont oncogènes ?
Évolution d’une infection HPV :
Si 90 % des infections sont éliminées naturellement, 3 à 10 % persistent, et peuvent évoluer en lésions précancéreuses puis en cancer.
On distingue 3 types de lésions :
- La néoplasie intra épithéliale (CIN).
- La lésion intra épithéliale de bas grade (LSIL).
- La lésion intra épithéliale de haut grade (HSIL).
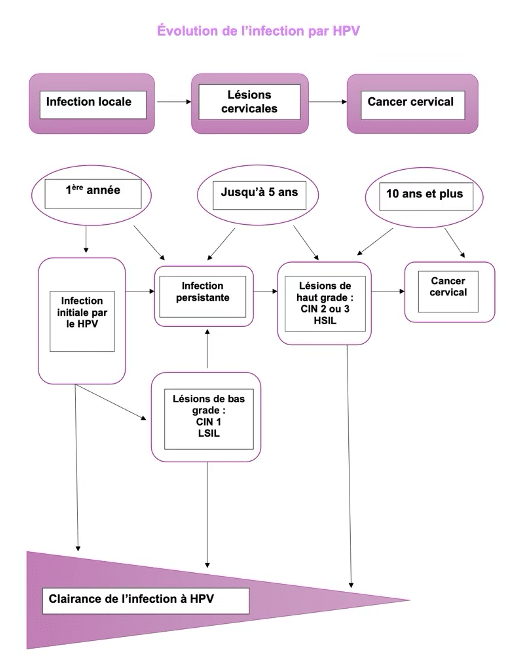
Adaptation du schéma récapitulatif issu du site de l’Institut du Cancer de Montpellier (ICM)
Symptômes et diagnostic du cancer du col :
Pourquoi un dépistage précoce est-il indispensable ?
À ses débuts, le cancer du col est asymptomatique.
Il peut s’écouler 5 à 20 ans entre le moment de la contamination par le virus HPV et l’apparition des cellules cancéreuses.
Le dépistage est donc crucial pour détecter et traiter précocement le CCU.
Signes d’alerte à surveiller :
|
Stade : |
Symptômes :
|
|
Précoce |
Aucun, seul le dépistage permet de le détecter.
|
|
Intermédiaire |
Saignements après les rapports sexuels, douleurs pelviennes…
|
|
Avancé |
Pertes malodorantes, troubles urinaires et digestifs…
|
Examens diagnostics :
Les examens de référence sont :
Le Frottis (ou prélèvement) cervico-utérin :
Il permet de réaliser l’examen cytologique et le test HPV.
- L’examen cytologie permet de rechercher les cellules anormales. Les 2 premiers tests sont réalisés à 1 an d’intervalle, puis tous les 3 ans si les résultats sont normaux.
Il est réalisé chez les jeunes femmes âgées de 25 à 29 ans.
- Le Test HPV cherche la présence du virus HPV-HR chez les femmes âgées de 30 à 65 ans. Il remplace l’examen cytologique. Il est réalisé 3 ans après le dernier examen cytologique dont le résultat est normal, puis tous les 5 ans, jusqu’à l’âge de 65 ans, dès lors que le résultat du test est négatif.
La Colposcopie :
C’est l’examen approfondi du col de l’utérus. Il se pratique à l’aide d’un microscope qui permet d’identifier les lésions suspectes.
La biopsie :
Elle permet d’analyser du tissu suspect et de confirmer le diagnostic.
La colposcopie et la biopsie sont réalisées en cas de résultats anormaux.
Prévention du cancer du col : vaccination et dépistage
Vaccination anti-HPV : recommandations et efficacité
Types de vaccins disponibles :
Les premiers vaccins contre le papillomavirus à 4 valences permettaient aux femmes de se protéger contre les HPV 16 et 18, et donc de 70% des CCU.
Elles n’étaient donc pas totalement protégées contre les lésions de haut grade.
Depuis 2018, il existe un vaccin à 9 valences : le Gardasil 9, qui protège contre les HPV-HR, responsables de 90 % des lésions de haut grade.
Le Gardasil 9 couvre les HPV 6, 11, 16, 18, 31, 33, 45, 52 et 58.
Le risque de contracter une infection à HPV-HR et de développer des lésions cancéreuses chez les femmes correctement vaccinées, est donc minime.
Augmenter la couverture vaccinale, est donc primordial pour que l’incidence des lésions précancéreuses et du cancer du col de l’utérus diminue.
À noter que le vaccin recombinant Cervarix, prescrit pour lutter contre les HPV 6, 11, 16 et 18, n’est plus recommandé depuis 2020. Il est remplacé par le Gardasil 9.
Schéma vaccinal recommandé :
|
|
Filles :
|
Garçons :
|
|
Entre 11 et 14 ans :
|
2 doses à 6 mois d’intervalle M0 et M6 |
2 doses à 6 mois d’intervalle M0 et M6
|
|
Rattrapage entre 15 et 19 ans :
|
3 doses M0, M2 et M6 |
3 doses M0, M2 et M6 |
|
Divers :
|
Même schéma en cas d’immunosuppression. |
Extension jusqu’à l’âge de 26 ans pour les hommes ayant des relations sexuelles avec d’autres hommes. 3 doses : M0, M2 et M6.
Même schéma en cas d’immunosuppression.
|
Prise en charge :
Le vaccin est remboursé à 65 % par les organismes d’assurance maladie, le complément est pris en charge par la mutuelle.
Depuis la rentrée scolaire 2023, la vaccination est gratuite pour les filles et les garçons âgés de 11 à 14 ans :
- scolarisés dans les collèges publics et les collèges privés volontaires,
- hébergés dans les IMS prenant en charge les enfants handicapés.
Le consentement des deux parents est recueilli sur un formulaire d’autorisation parentale.
Dépistage du cancer du col : recommandations officielles
|
Âge : |
Test recommandé : |
Fréquence :
|
|
25 à 30 ans |
Examen cytologique |
Tous les 3 ans
|
|
30 à 65 ans |
Test HPV
|
Tous les 5 ans |
|
Plus de 65 ans |
Aucun si les tests précédents sont négatifs
|
|
Autres mesures de prévention :
Les autres mesures de prévention reposent essentiellement sur :
- L’arrêt du tabac: arrêter de fumer réduit le risque de progression des lésions.
- L’usage du préservatif : mais s’il réduit la transmission du virus, il ne protège pas complètement.
- La digue dentaire: ce préservatif buccal est utilisé lors de la pratique du sexe oral, et sert de barrière entre la bouche et les organes génitaux. On la trouve en pharmacie et en magasin spécialisé, mais on peut aussi la fabriquer soi-même à l’aide d’un préservatif.
Cette sensibilisation sur les comportements à risque et les bonnes pratiques préventives est cruciale.
Prise en charge et suivi du cancer du col :
Traitements selon le stade :
Les lésions précancéreuses sont principalement traitées par conisation ou cryothérapie, tandis que les cancers plus invasifs sont traités par chirurgie (hystérectomie), radiothérapie, curiethérapie et chimiothérapie, seule ou en association.
Les traitements dépendent de l’histologie, du stade de la maladie, de l’état général de la patiente et des comorbidités éventuelles.
Des nouvelles approches telles que l’immunothérapie ou la vaccination par Arn messager sont en cours de développement. Et, le candidat vaccin onco-thérapeutique anti-HPV, capable d’induire de fortes réponses cellulaires contre les antigènes “Early” E6 et E7 du HPV16 et du HPV18 est en cours d’essai.
Suivi post-traitement :
Le suivi post-traitement est principalement basé sur le soutien psychologique, l’accompagnement, et la surveillance régulière, pour éviter les récidives.
Rôle du médecin généraliste dans la prévention et l’accompagnement :
Sensibilisation et éducation des patientes :
En plus de réaliser des prélèvements cervico-utérins et de vacciner vos patients, votre mission est de :
- – Lutter contre les idées reçues sur la vaccination HPV.
- – Expliquer l’importance du dépistage, y compris après la vaccination.
- – Fournir les informations nécessaires au choix éclairé de vos patients.
- – Assurer le suivi des résultats.
- – Orienter vers une colposcopie ou un médecin spécialisé si nécessaire.
Freins à la prévention et solutions :
|
Obstacles :
|
Solutions :
|
|
Peur des effets secondaires |
Expliquer les bénéfices de la vaccination et la sécurité du vaccin, orienter vers des sources fiables.
|
|
Inégalités d’accès aux soins |
Orienter vers des centres de vaccination de proximité et de dépistage gratuits (adresses disponibles sur sante.fr), développer des solutions mobiles.
|
|
Manque d’informations
|
Développer les consultations préventives au sein de votre cabinet.
Mieux aborder la vaccination chez les jeunes garçons : l’accent a surtout été mis sur les hommes ayant des relations homosexuelles, les autres garçons ne se sentent donc pas concernés.
Proposer des interventions sur la sexualité au sein des écoles, et cibler davantage les jeunes des classes de 3ème, le pourcentage de jeunes ayant des rapports sexuels en classe de 5ème étant minime.
|
Pour conclure...
Comme nous venons de le voir, la vaccination et le dépistage sont les deux piliers de la prévention du cancer du col de l’utérus.
Et, en tant que médecin généraliste, vous êtes au cœur de ces deux missions de santé publique destinées à prendre soin de la santé des femmes.
Mais, votre rôle ne s’arrête pas là.
À cela s’ajoutent le suivi post-dépistage et post-traitement, la sensibilisation aux bonnes pratiques, et l’éducation de vos patients sur les conduites à risque.
Et parfois, vous serez amené à orienter vos patients vers un spécialiste et à collaborer étroitement avec la médecine scolaire ou avec une équipe spécialisée en oncologie, en gynécologie, en proctologie … pour sécuriser la prise en charge de vos patients chez qui vous suspectez des signes de gravité.
Pour terminer, que pensez-vous de votre rôle dans la prévention du CCU ?
Avez-vous intégré le dépistage HPV dans vos consultations ?
Comment sensibilisez-vous vos patientes à la vaccination ?
Enfin, si vous ne vous sentez pas à l’aise avec ce type de prises en charge, n’hésitez pas à vous inscrire à notre formation dédiée au dépistage, à la prévention et à la prise en charge du CCU, et si vous avez trouvé cet article utile, partagez-le autour de vous.
Pour en savoir plus, n’hésitez pas à consulter notre catalogue de formations DPC.
Sources :
Ligue contre le cancer
Ameli
HAS
Inserm
ANSM
Infovac
ICM

