L’essentiel en un coup d’œil :
- Un cancer évitable : 90 % des cancers du col de l’utérus pourraient être prévenus grâce à un dépistage régulier et à la vaccination contre le HPV.
- Recommandations actuelles : Examen cytologique tous les 3 ans entre 25 et 29 ans, puis test HPV-HR tous les 5 ans dès 30 ans jusqu’à 65 ans. L’auto-prélèvement vaginal est une alternative pour améliorer la couverture.
- Importance de la vaccination : Elle réduit le risque de lésions précancéreuses et complète l’efficacité du dépistage, mais ne le remplace pas.
- Rôle clé du médecin : Sensibiliser, expliquer les résultats, assurer le suivi post-dépistage et collaborer avec les spécialistes pour une prise en charge adaptée.
- Défis à surmonter : Accès aux soins inégal, faible couverture vaccinale (44,7 % des filles, 15,8 % des garçons), fausses croyances – des campagnes de sensibilisation et des formations sont essentielles pour améliorer ces chiffres.
Le saviez-vous ?
Le cancer du col de l’utérus est dû à une infection par le Papillomavirus Humain (HPV), considérée comme l’Infection Sexuellement Transmissible la plus fréquente.
Elle concerne aussi bien les hommes que les femmes.
On considère que 80% d’entre eux contracteront une infection à HPV au cours de leur vie.
Si elle est transitoire dans 90% des cas, non diagnostiquée et non traitée, cette IST peut évoluer vers la cancérisation, surtout quand le HPV à haut risque (HPV-HR) est présent.
On estime à 6 400 le nombre de cancers HPV-induits diagnostiqués chaque année : 3 100 sont des cancers du col de l‘utérus, qui causent 770 décès annuels.
Pourtant, 90% de ces cancers pourraient être prévenus grâce à des dépistages réguliers.
Mais, comme c’est le cas avec la vaccination contre les infections à HPV, dont la couverture est l’une des plus basses d’Europe, le dépistage est lui aussi boudé par un peu plus de 4 femmes sur 10. On n’est donc loin des recommandations des plans Cancer successifs.
En tant que médecin généraliste, vous êtes aux premières loges pour lutter contre ces maladies évitables ou à l’issue contrôlable. Votre rôle dans le dépistage est crucial.
Alors comment dépiste-t-on le cancer du col de l’utérus, quelles sont les recommandations actuelles, et quelle est votre mission face à cette menace qui pèse sur la santé des femmes ? C’est ce que nous verrons ci-après.
Pourquoi le dépistage du cancer du col de l’utérus est essentiel ?
Le cancer du col de l’utérus est dû à une infection par le Papillomavirus humains (HPV), qui appartient à une famille de virus à ADN double brin cancérigènes transmis par contacts sexuels.
Le délai entre l’infection et la cancérisation est de 10 à 15 ans.
La mortalité est de 20 à 40% pour les cancers induits.
Concernant le cancer du col de l’utérus, 80 à 90% sont des carcinomes épidermoïdes de l’exocol, et 10 à 20% sont des adénocarcinomes du canal endocervical ou de l’endocol.
Le taux de survie à 5 ans est de 63 %.
20 à 25 % des hommes sont porteurs d’HPV à haut risque.
Un cancer évitable avec une stratégie de prévention efficace :
Les symptômes du cancer du col de l’utérus sont tardifs et témoignent de l’avancée de la maladie : métrorragies, leucorrhées, dyspareunies, douleurs pelviennes ou lombaires, dysurie voire œdèmes des membres inférieurs et névralgie crurale, dans les stades avancés. Il est donc primordial de le déceler précocement.

Le dépistage permet de détecter des anomalies des cellules du col de l’utérus et les traiter avant qu’elles n’évoluent en cancer, ou de diagnostiquer des cancers à un stade précoce et améliorer les chances de survie.
Impact du dépistage sur la mortalité et l’incidence :
On sait que 90% des cancers du col de l’utérus pourraient être évités grâce au dépistage.
Il réduit de manière significative le taux de mortalité et la morbidité associée.
Le programme national de dépistage organisé vise à en améliorer la couverture, et à réduire les inégalités d’accès à cet examen majeur.
Les recommandations officielles de dépistage en France :
Les modalités de dépistage et de suivi du cancer du col de l’utérus sont basées sur les recommandations de la Haute Autorité de Santé (HAS) et de l’Institut National du Cancer (INCa).
Différenciation des protocoles selon l’âge :
Le Programme National de Dépistage Organisé du Cancer du Col de l’Utérus (PNDOCCU) a été mis en place en mai 2018.
Il est recommandé pour toutes les femmes asymptomatiques âgées de 25 à 65 ans, vaccinées contre le HPV ou pas, et n’ayant pas subi d’hystérectomie.
Les modalités de dépistage varient selon l’âge des femmes.
Pour les femmes âgées de 25 à 29 ans :
Le test de dépistage est réalisé par examen cytologique tous les 3 ans, après deux premiers tests réalisés à 1 an d’intervalle et dont les résultats sont normaux.
Pour les femmes âgées de 30 ans à 65 ans :
Le test HPV-HR, plus efficace chez les femmes de 30 ans et plus, remplace l’examen cytologique.
Il est réalisé 3 ans après le dernier examen cytologique dont le résultat est normal, puis tous les 5 ans jusqu’à l’âge de 65 ans, tant que le résultat du test est négatif.
Après 65 ans :
Le dépistage n’est plus indiqué si les tests précédents sont normaux.
À noter que les femmes immunodéprimées (VIH, greffe …) ou qui ont été exposées au diéthylstilbestrol (DES) nécessitent un contrôle plus rapproché.
Différence entre frottis cytologique et test HPV :
L’examen cytologique est une technique de dépistage morphologique qui permet d’identifier les anomalies cellulaires.
Quant au Test HPV, il permet de détecter la présence de l’ADN des virus HPV à haut risque (oncogènes). Il est plus sensible que la cytologie après 30 ans.
Le prélèvement cervico-utérin (couramment appelé frottis) permet de réaliser l’examen cytologique et le test HPV-HR.
Pour rappel, le frottis est réalisé au minimum 48h après un rapport sexuel, hors menstruations, et à distance d’un traitement local.
L’auto-prélèvement vaginal : une alternative pour améliorer la couverture :
Validé pour sa fiabilité dans la détection du HPV à haut risque, l’auto-prélèvement vaginal (APV) est destiné aux femmes qui n’effectuent pas régulièrement, ou qui refusent, le dépistage. Comme son nom l’indique, il est réalisé par écouvillonnage par la femme elle-même. Il est disponible dans le cadre du dépistage organisé.
Organisation du dépistage en France : cadre réglementaire et impact
Le programme national de dépistage organisé (PNDOCCU) :
En principe, le PNDOCCU doit permettre d’uniformiser et d’améliorer la couverture du dépistage, qui est pris en charge à 100 % par l’Assurance maladie, dans ce cadre.
En plus de réduire l’incidence du cancer du col de l’utérus, il a pour principal objectif de réduire de 30% sa mortalité dans 10 ans.
Pour cela, la couverture du dépistage doit atteindre 80%, et nous sommes loin du compte.
Le PNDOCCU doit également permettre de lutter contre les inégalités pour que les femmes socialement ou territorialement écartées, aient aussi accès au dépistage.
Enfin, des moyens doivent également être déployés pour améliorer la qualité des pratiques professionnelles.
Recommandations de la HAS et de l’INCa :
Pour garantir le succès de la lutte contre ce cancer, il est nécessaire de standardiser la prise en charge, et de tracer les résultats.
Il est également primordial de mettre en lien la complémentarité du dépistage et de la vaccination dans la prévention de cette maladie.
Rôle complémentaire de la vaccination :
En effet, la vaccination renforce l’efficacité des dépistages.
Ces deux actes préventifs doivent être indissociables pour préserver la vie des femmes, mais aussi celles des hommes, qui développent d’autres cancers HPV-induits.
La vaccination est idéalement recommandée aux filles et aux garçons âgés de 11 à 14 ans. Cependant, un rattrapage est possible jusqu’à l’âge de 19 ans.
Elle réduit le risque de lésions précancéreuses.
En revanche, elle ne remplace pas le dépistage.
En 2023, 44,7 % des jeunes filles et 15,8% des jeunes garçons ont reçu un schéma vaccinal complet.
Le taux de vaccination chez les hommes ayant des relations sexuelles avec d’autres hommes se situe entre 15 et 18%. La vaccination leur est ouverte jusqu’à l’âge de 26 ans.
À noter que les anomalies détectées sont moins nombreuses chez les patientes vaccinées.
Impact de la vaccination sur l’incidence des lésions précancéreuses :
D’après une projection de l’Inca, une couverture vaccinale de 85%, associée à une baisse des inégalités, diminuerait d’un tiers le risque de développer un cancer de l’utérus.
Et, si la couverture vaccinale des garçons atteignait la cible, le virus circulerait moins, et préserverait non seulement leur vie, mais aussi celle des jeunes filles et des femmes non vaccinées.
Sensibiliser vos patients à la vaccination, et ajuster les stratégies de dépistage, est impératif pour espérer obtenir les mêmes résultats qu’en Australie, où la couverture vaccinale a permis de :
- Réduire 77% des génotypes responsables de 3 cancers du col de l’utérus sur 4.
- Diminuer de moitié, l’incidence des lésions précancéreuses cervicales de haut grade chez les jeunes filles de moins de 20 ans.
Face à de tels résultats, et grâce à l’association du dépistage et de la vaccination, leur perspective est l’éradication de ce cancer d’ici à 15 ans.
Interprétation des résultats et prise en charge après un test anormal :
Conduite à tenir selon les résultats :
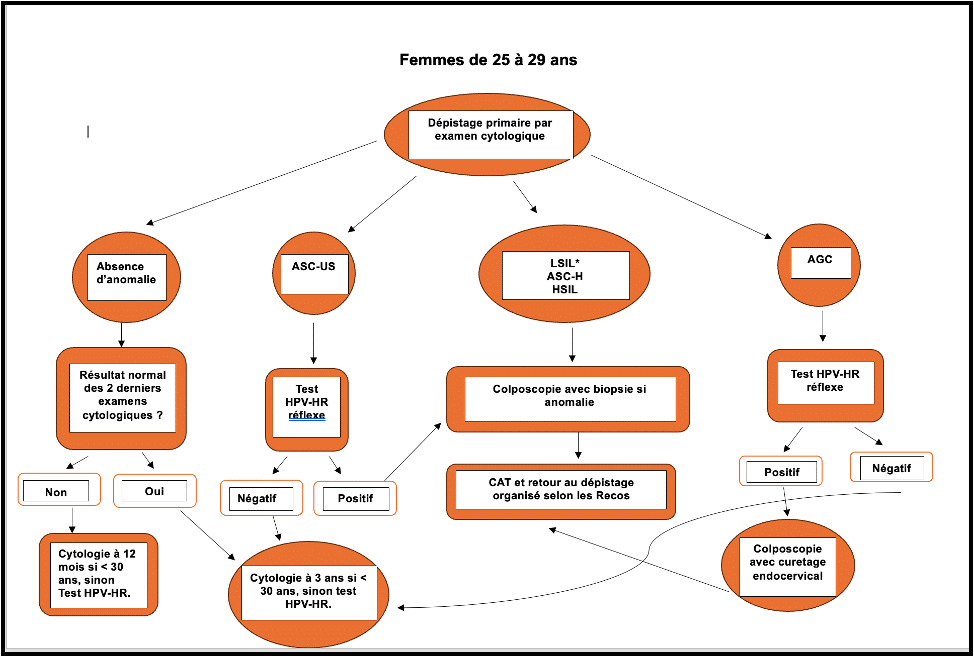
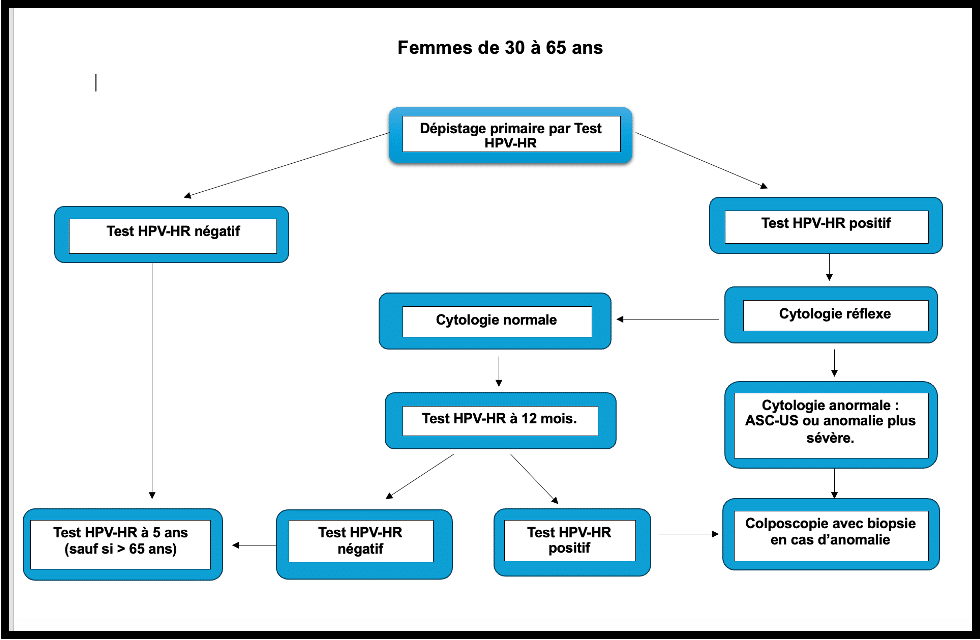
Rôle du médecin généraliste dans le suivi :
En tant que médecin généraliste, vous êtes au cœur de la lutte contre le cancer du col de l’utérus et des missions de dépistage.
Votre rôle ne se limite pas à la réalisation des prélèvements cervico-utérins.
Vous intervenez également dans le suivi post-dépistage :
- Explication des résultats des tests.
- Sensibilisation aux bonnes pratiques sexuelles
- Et à l’importance du respect du suivi, notamment en cas de tests anormaux.
- Collaboration avec la médecine scolaire.
- Orientation vers un spécialiste si nécessaire : infectiologue, chirurgien en cancérologie gynécologique, chirurgien ORL, chirurgien proctologue, pédiatre …
Obstacles au dépistage et stratégies d’amélioration :
Facteurs limitant la participation au dépistage :
Les principaux freins au dépistage sont :
- Le manque d’information et les fausses croyances sur l’utilité du test.
- L’accès limité aux soins dans certaines zones reculées.
- La peur ou la gêne associée à l’examen gynécologique.
Solutions pour améliorer la couverture :
Afin d’améliorer la couverture du dépistage et de la vaccination, vous disposez :
- Des campagnes de sensibilisation.
- Des formations.
- Du développement de l’auto-prélèvement vaginal.
- D’une meilleure prise en charge financière des consultations associées.
Pour conclure...
Nous l’avons vu, le dépistage est essentiel pour prévenir et diagnostiquer précocement le cancer du col de l’utérus.
Mais, si son rôle est majeur, le coupler à la vaccination augmenterait encore les chances de traiter cette maladie qui tue encore trop de femmes chaque année.
Bien sûr, rien ne serait possible sans votre implication dans la mise en œuvre de ces deux actes préventifs indissociables.
Et, pour vous aider à accomplir votre mission, la HAS et l’Inca mettent à votre disposition des recommandations, régulièrement actualisées.
Alors, n’hésitez pas à les consulter, à vous les approprier, et à les utiliser pour contribuer à améliorer la couverture et optimiser l’impact du dépistage.
Participez-vous aux campagnes de dépistage ?
Quels obstacles rencontrez-vous ?
Que pourrait-on faire pour améliorer le taux de couverture ?
Enfin, si vous avez trouvé cet article utile, partagez-le autour de vous.
Pour en savoir plus, n’hésitez pas à consulter notre catalogue de formations DPC.
Sources :

